
Q&A
プロウペスの有効性
Q1
プロウペス投与から子宮頸管熟化に至る割合は?
A.
国内臨床試験1-4)において、プロウペス投与後3時間以内に子宮頸管熟化が認められた妊婦の割合〔95%信頼区間(CI)〕は、妊娠37週以上41週未満の妊婦で13.2%(6.2-23.6)、妊娠41週の妊婦で15.8%(7.5-27.9)でした。
また同様に、6時間以内では33.8%(22.8-46.3)、22.8%(12.7-35.8)、9時間以内では45.6%(33.5-58.1)、38.6%(26.0-52.4)、12時間以内では57.4%(44.8-69.3)、47.4%(34.0-61.0)に子宮頸管熟化が認められました。国内臨床試験における安全性については、「プロウペスの安全性 Q1」を参照ください。
なお、海外臨床試験5)において、初産婦の子宮口開大までの時間(中央値)は、1→3cm 16.0時間、3→6cm 6.2時間、6→10cm 1.8時間、経産婦では、1→3cm 11.7時間、3→6cm 7.4時間、6→10cm 1.3時間であり、経産婦より初産婦、又は子宮口開大3cm程度より1cm程度の方が、子宮口開大に時間がかかるという結果でした。
図
プロウペス投与後12時間以内の子宮頸管熟化成功率の推移
(主要評価項目及び探索的有効性評価項目)
妊娠37週以上41週未満の妊婦1、2)
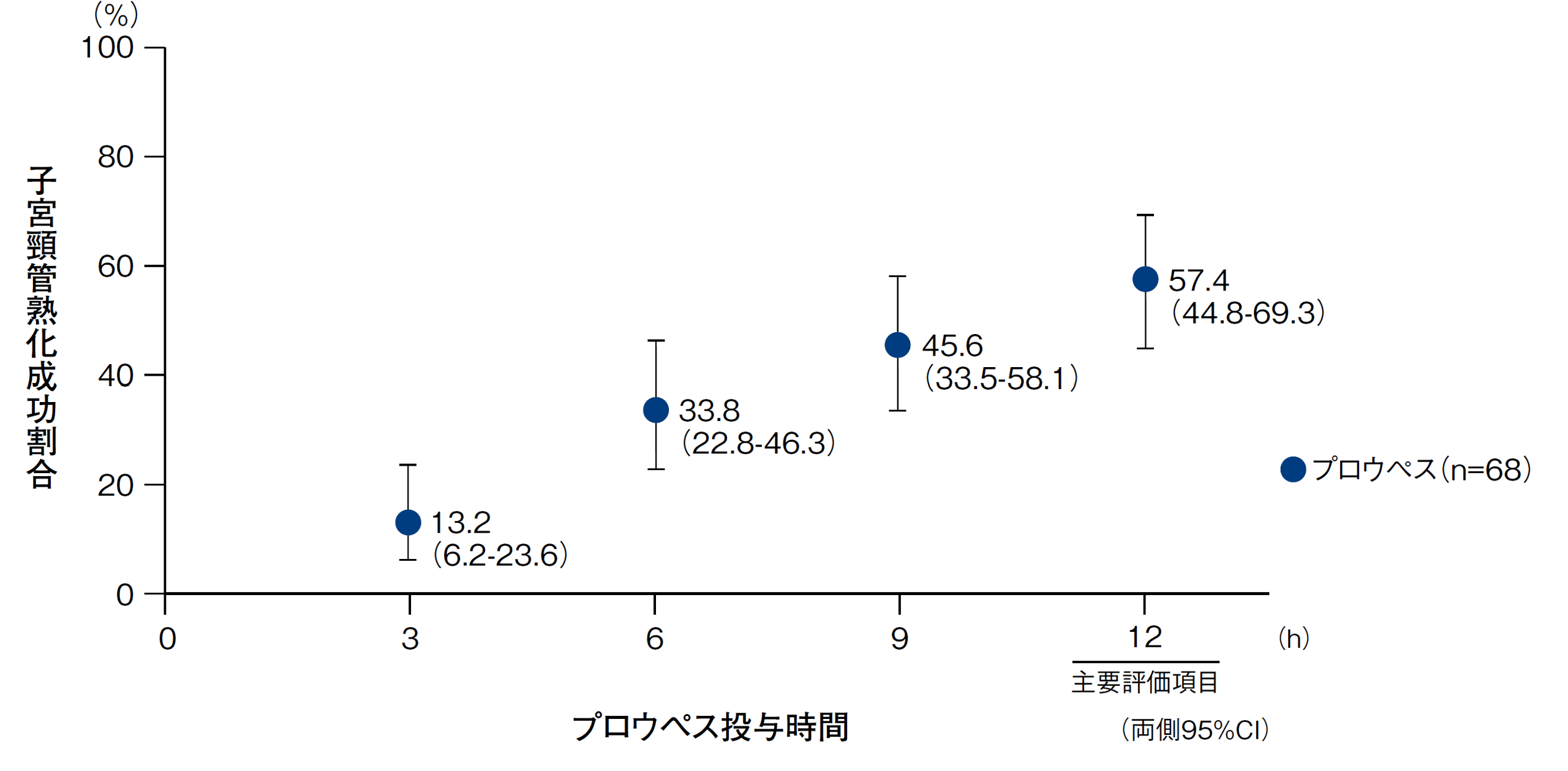
【国内多施設共同非盲検第Ⅲ相試験1、2)】
| 対象 | 子宮頸管熟化が必要な妊娠37週0日以上40週6日以下、ビショップスコア4点以下の妊婦68例 |
|---|---|
| 方法 | プロウペス1個を後腟円蓋に挿入し、投与後最長12時間でプロウペスを除去した。 |
| 主要評価項目 | 投与後12時間以内の子宮頸管熟化成功率(子宮頸管熟化成功の定義:投与後12時間以内にビショップスコアが7点以上又は経腟分娩のいずれかに至った場合) |
| 探索的有効性評価項目 | 投与後3、6、9及び12時間時点の子宮頸管熟化成功率 |
| 解析計画 | 最大の解析対象集団(FAS)において、投与後12時間以内の子宮頸管熟化成功率は正確法で解析し、正規近似に基づき95%CIを算出した。 |
妊娠41週の妊婦3、4)
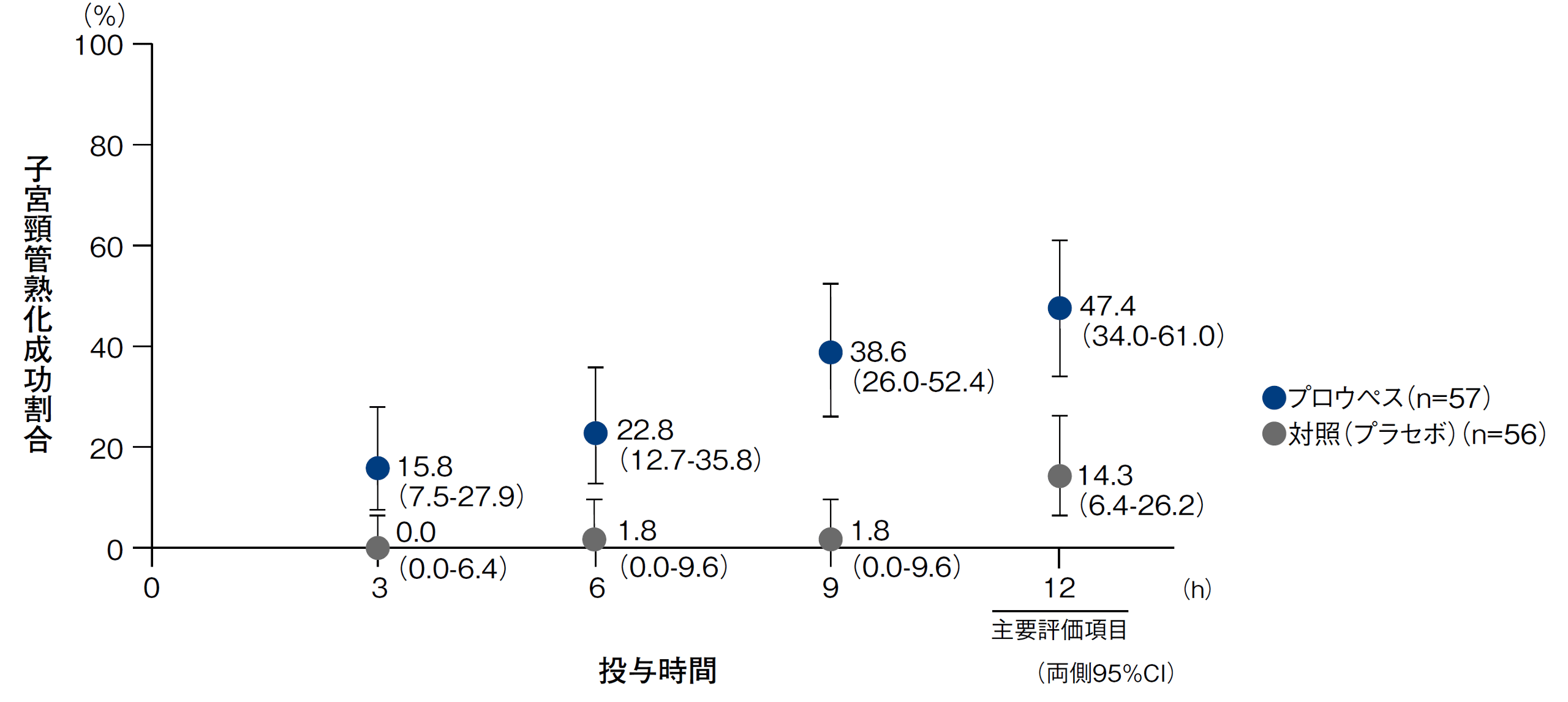
【国内多施設共同無作為化二重盲検プラセボ対照第Ⅲ相試験3、4)】
| 対象 | 子宮頸管熟化が必要な妊娠41週0日以上6日以下、ビショップスコア4点以下の妊婦113例(プロウペス群57例、対照群56例) |
|---|---|
| 方法 | プロウペス群と対照(プラセボ)群のいずれかに1:1の割合で無作為化後、プロウペス又はプラセボ1個を後腟円蓋に挿入し、投与後最長12時間で除去した。 |
| 主要評価項目 | 投与後12時間以内の子宮頸管熟化成功率(子宮頸管熟化成功の定義:投与後12時間以内にビショップスコアが7点以上又は経腟分娩のいずれかに至った場合) |
| 探索的有効性評価項目 | 投与後3、6、9及び12時間時点の子宮頸管熟化成功率 |
| 解析計画 | 子宮頸管熟化成功率はFASにおいて、正規近似を用いた両側95%CIで算出し、Fisherの正確検定を用いて解析した。 |
Q2
プロウペス投与から経腟分娩に至る時間は?
A.
国内臨床試験1-4)において、経腟分娩に至るまでの時間(中央値)は、妊娠37週以上41週未満の妊婦で26.86時間、妊娠41週の妊婦で26.18時間でした。なお、プロウペス投与後12時間以内に経腟分娩に至った割合は、妊娠37週以上41週未満の妊婦で26.5%、妊娠41週の妊婦では24.6%でした。安全性については、「プロウペスの安全性 Q1」を参照ください。
海外多施設無作為化プラセボ比較試験6)において、経腟分娩までの時間を評価したところ、プロウペス群の中央値(範囲)は、初産婦で24.5(12.9-77.5)時間、経産婦で17.2(5.6-437.0)時間でした。プロウペス投与後に子宮収縮薬の投与等が行われる場合もあり、子宮収縮薬の有無等により分娩時間が大きく変わるため、ここで提示する分娩に至る時間は参考程度としてください。
表
プロウペス投与後12時間以内に経腟分娩に至った妊婦の割合と経腟分娩に至るまでの時間1-4)(副次評価項目)
| 12時間以内に 経腟分娩に至った場合(例数) |
経腟分娩に至るまでの時間 〔中央値(四分位範囲)〕 |
|
|---|---|---|
| 妊娠37週以上 41週未満の妊婦1、2) |
26.5(18/68例) | 26.86時間(11.52-35.35) |
| 妊娠41週の妊婦3、4) | 24.6(14/57例) | 26.18時間(11.05-33.80) |
【国内多施設共同非盲検第Ⅲ相試験1、2)】
| 対象 | 子宮頸管熟化が必要な妊娠37週0日以上40週6日以下、ビショップスコア4点以下の妊婦68例 |
|---|---|
| 方法 | プロウペス1個を後腟円蓋に挿入し、投与後最長12時間でプロウペスを除去した。 |
| 主要評価項目 | 投与後12時間以内の子宮頸管熟化成功率(子宮頸管熟化成功の定義:投与後12時間以内にビショップスコアが7点以上又は経腟分娩のいずれかに至った場合) |
| 副次評価項目 | 経腟分娩に至った妊婦の割合、経腟分娩に至るまでの時間 |
| 解析計画 | 最大の解析対象集団(FAS)において、投与後12時間以内の子宮頸管熟化成功率は正確法で解析し、正規近似に基づき95%CIを算出した。副次評価項目の経腟分娩に至るまでの時間は記述的に示した。 |
【国内多施設共同無作為化二重盲検プラセボ対照第Ⅲ相試験3、4)】
| 対象 | 子宮頸管熟化が必要な妊娠41週0日以上6日以下、ビショップスコア4点以下の妊婦113例(プロウペス群57例、対照群56例) |
|---|---|
| 方法 | プロウペス群と対照(プラセボ)群のいずれかに1:1の割合で無作為化後、プロウペス又はプラセボ1個を後腟円蓋に挿入し、投与後最長12時間で除去した。 |
| 主要評価項目 | 投与後12時間以内の子宮頸管熟化成功率(子宮頸管熟化成功の定義:投与後12時間以内にビショップスコアが7点以上又は経腟分娩のいずれかに至った場合) |
| 副次評価項目 | 経腟分娩に至った妊婦の割合、経腟分娩に至るまでの時間 |
| 解析計画 | 子宮頸管熟化成功率はFASにおいて、正規近似を用いた両側95%CIで算出し、プロウペス群と対照(プラセボ)群の子宮頸管熟化成功率の差の両側95%CIの下限が0を超えた場合、対照(プラセボ)群に対するプロウペス群の優越性が示されることとした。また、副次評価項目の経腟分娩に至るまでの時間は固定効果として治療群及び層別因子を用い、比例ハザードモデルを用いて解析した。 |
表
経腟分娩にいたるまでの時間(海外データ)6)
| プロウペス | 対照(プラセボ) | p値 | |
|---|---|---|---|
| 初産婦 | 24.5時間(12.9-77.5) | 38.2時間(19.3-347.7) | <0.001 |
| 経産婦 | 17.2時間(5.6-437.0) | 25.3時間(10.8-213.2) | 0.001 |
中央値(範囲) 2標本のWilcoxonの順位和検定
安全性: プロウペス群の5例に過強陣痛が発現し、3例に胎児機能不全が認められた。帝王切開は全体で24%であった。
【海外多施設無作為化プラセボ比較試験6)】
| 対象 | 医学的適応による分娩誘発を予定する(妊娠37週以上、ビショップスコア4点以下、出産回数3回以下、単胎頭位妊娠)妊婦206例(プロウペス群102例、対照群104例) |
|---|---|
| 方法 | プロウペス群又は対照群に無作為に割り付けた。プロウペス又はプラセボを腟内に留置(投与)後2時間横臥位をとり、12時間後に除去した。子宮活動及び胎児心拍数は12時間連続モニタリングし、投与後6時間、12時間後にビショップスコアを測定した。 |
| 評価項目 | 子宮頸管熟化成功率(12時間後のビショップスコアが3点以上増加、12時間後のビショップスコアが6点以上、12時間以内の経腟分娩) |
| 解析計画 | 経腟分娩に至るまでの時間は、2標本のWilcoxonの順位和検定を用いて解析した。 |
引用文献6)より改変
Q3
前期破水の妊婦に投与した場合の影響は?
A.
羊水の漏出により腟内pHが高まり、ジノプロストン放出速度が上昇します(注意すべき妊婦(特定の背景を有する患者に関する注意)参照)。そのため、前期破水の妊婦に投与した場合、未破水の妊婦と比べて、投与から除去までの時間又は娩出までの時間が短縮することが示されています7)。また、前期破水の妊婦の適用6時間後、12時間後のビショップスコアは未破水妊婦より有意に高く、経腟分娩の割合は前期破水群84.6%、未破水群78.9%でした8)。前期破水の妊婦にプロウペスを投与する場合は、特に感染兆候に注意し、血液検査(血算、CRP測定)等を適宜行い、必要に応じて抗菌薬を投与する9、10)など、慎重に投与してください。
表
プロウペス投与から除去又は娩出までの時間と分娩様式(海外データ)7)
| 未破水(n=31) | 前期破水(n=16) | |||
|---|---|---|---|---|
| 初産婦(n=15) | 経産婦(n=16) | 初産婦(n=8) | 経産婦(n=8) | |
| 投与から除去までの時間(時間) | 10.0 | 5.1 | 5.4 | 3.6 |
| 投与から娩出までの時間(時間) | 23.1a | 8.7 | 15.7a | 8.5 |
| 経腟分娩の割合(例) | 53.3(8例) | 100(16例) | 7例 | 8例 |
| 帝王切開の割合(例) | 46.7(7例) | 0(0例) | 1例 | 0例 |
a:Kaplan-Meier分析から得られた中央値
安全性: 子宮収縮抑制薬を投与した症例が未破水及び前期破水両群で9例であり、そのうち帝王切開前の投与1例、過強陣痛1例、子宮頻収縮5例、胎児機能不全の徴候2例であった。また、プロウペス除去後に胎児機能不全が5例で報告された。
【海外単施設非盲検前向き研究7)】
| 対象 | 医学的適応により分娩誘発を予定する(妊娠37週以上、ビショップスコア6点以下、18歳以上、満期出産回数3回以下、単胎頭位妊娠)未破水又は前期破水妊婦68例(未破水群47例、前期破水群21例) |
|---|---|
| 方法 | プロウペスを0.5、1、1.5、2、3、4、6、8、10、12、16、20、24時間で投与※し、投与後2時間は安静とした。PGE2及びその代謝物の測定のため、プロウペス投与前及び投与後4時間毎に母体より採血した。腟内pHはpH試験紙によりプロウペス投与前、除去後に測定した。 |
| 評価項目 | 血漿PGE2濃度、血漿PGE2代謝物濃度、分娩方法 |
| 解析計画 | 各群について、初産婦、経産婦のサブグループ解析を行った(未破水/初産婦群15例、未破水/経産婦群16例、前期破水/初産婦群8例、前期破水/経産婦群8例)。連続変数はt検定を用いて解析した。時間、pH、ビショップスコアの差の検定にはWilcoxon検定を用いた。相関分析にはPearsonの相関係数又はSpearmanの相関係数を用いた。PGE2の放出量は最小二乗線形回帰モデルを用いて計算した。 |
※本邦で承認されているプロウペスの用法及び用量:本剤1個を後腟円蓋に挿入し、最長12時間腟内に留置する。
引用文献7)より作表
表
オキシトシンの投与、破水の有無による子宮頸管熟化の影響(海外データ)8)
| オキトシン(n=59) | プロウペス | p値 | ||
|---|---|---|---|---|
| 未破水(n=58) | 前期破水(n=52) | |||
| ビショップスコア | ||||
| 治療前 | 3.6±1.6 | 3.5±1.4 | 3.8±1.9 | >0.05 |
| 6時間後 | 4.1±1.3 | 5.1±1.7 | 5.8±0.9 | <0.01 |
| 12時間 | 4.4±0.9 | 7.2±1.8 | 7.9±1.2 | <0.01 |
| 12時間後の子宮頸管熟化 | <0.01 | |||
| 明らかな熟化 | 15.3(9例) | 60.3(35例) | 63.5(33例) | |
| 有効な熟化 | 28.8(17例) | 32.8(19例) | 30.8(16例) | |
| 未熟化 | 55.9(33例) | 6.9(4例) | 3.8(2例) | |
| 分娩の種類 | ||||
| 経腟分娩 | 35.6(21例) | 78.9(46例) | 84.6(44例) | |
平均値±SD又は割合(例数) p値は両側(t検定、一元配置分散分析、χ2検定)、有意水準0.05
安全性: プロウペス/未破水及び前期破水群で過強陣痛2例、悪心・嘔吐2例、胎児機能不全9例が、オキシトシン群で過強陣痛1例、悪心・嘔吐6例、胎児機能不全12例、新生児仮死1例が発現した。
【海外比較試験8)】
| 対象 | 初産婦(妊娠37~41週、ビショップスコア6点以下、22~35歳、単胎妊娠)169例(オキシトシン群59例、プロウペス/未破水群58例、プロウペス/前期破水群52例) |
|---|---|
| 方法 | 未破水例は、オキシトシン群又はプロウペス/未破水群に無作為に割り付け、前期破水例は、プロウペス/前期破水群に割付けた。オキシトシン群は2.5IU/500mLオキシトシンを8時間持続静注した。8時間投与後に陣痛が発来しない場合は投与中止、翌日再開し、最大3日投与した。プロウペス/未破水及び前期破水群は、プロウペスを腟内に挿入し、陣痛発来、過強陣痛のいずれかが認められる場合には投与中止し、最長24時間投与※した。 |
| 評価項目 | ビショップスコアの変化、投与開始から娩出の所要時間、分娩所要時間、経腟分娩率、胎児アウトカム、誘発時の母体合併症 |
| 解析計画 | 各群の比較には、t検定、一元配置分散分析、χ2検定を用いた。 |
※本邦で承認されているプロウペスの用法及び用量:本剤1個を後腟円蓋に挿入し、最長12時間腟内に留置する。
引用文献8)より作表
Q4
プロウペスの効果に影響を与える患者因子は?
A.
国内臨床試験では判明しませんでした。海外単施設レトロスペクティブコホート研究11)において、プロウペス投与時の子宮頸管熟化成功因子を評価した結果、経産婦であること、熟化開始時の子宮頸管の開大度が大きいことが熟化の成功に有意に関連していました。その他に、子宮頸管熟化成功因子として、高身長12)、熟化開始時の子宮頸部の角度が大きいこと(VS帝王切開患者)13)も報告されています。
なお、国内臨床試験14)における、子宮頸管熟化成功(ビショップスコア7点以上又は経腟分娩のいずれかに至った場合)率は初産婦47.3%、経産婦68.8%、ビショップスコア2以下41.9%、3以上65.1%でした。安全性については、「プロウペスの安全性 Q1」を参照ください。
表
プロウペス投与後12時間以内の子宮頸管熟化成功率14)(主要評価項目のサブグループ解析)
| 子宮頸管熟化成功率 | ||
|---|---|---|
| 出産経験 | 初産婦(n=93) | 47.3(44例) |
| 経産婦(n=32) | 68.8(22例) | |
| プロウペス投与前のビショップスコア | 2以下(n=62) | 41.9(26例) |
| 3以上(n=63) | 65.1(41例) | |
【国内第Ⅲ相試験の併合解析14)】
| 対象 | 子宮頸管熟化が必要な妊娠37週0日以上41週6日以下、ビショップスコア4点以下の妊婦125例 |
|---|---|
| 方法 | プロウペス1個を後腟円蓋に挿入し、最長12時間まで投与し、投与後12時間でプロウペスを除去した。 |
| 評価項目 | プロウペス投与後12時間以内の子宮頸管熟化成功率(子宮頸管熟化成功の定義:投与後12時間以内にビショップスコアが7点以上又は経腟分娩のいずれかに至った場合) |
| 解析計画 | 多施設共同非盲検第Ⅲ相試験(妊娠37週0日以上40週6日以下の妊婦68例が対象)及び多施設共同無作為化二重盲検プラセボ対照第Ⅲ相試験(妊娠41週0日以上6日以下の妊婦57例が対象)において、初産婦、経産婦のサブグループで併合解析を行った。初産婦/経産婦の各群で子宮頸管熟化成功率を記述統計を用いて解析した。 |
Q5
プロウペスを12時間投与しても子宮頸管熟化が認められなかった場合の対応は?
A.
1回の子宮頸管熟化処置に対して、プロウペスは1個しか使用できません。そのため、引き続き子宮頸管熟化が必要な患者においては、器械的子宮頸管熟化処置を行うことを検討します。なお、国内臨床試験14)においては、プロウペス除去後に器械的子宮頸管熟化処置を行った割合は20.0%、プラステロンを投与した割合は0.0%でした。また、器械的子宮頸管熟化処置の平均処置時間は9.926±6.1442時間(平均値±SD)でした。
プロウペス除去後に器械的子宮頸管熟化処置を行う場合は、「プロウペスを投与する患者の管理 Q5」を参照ください。
1)社内資料:国内多施設共同非盲検第Ⅲ相試験(261試験)[承認時評価資料]
2)伊東宏晃他:産科と婦人科. 2021: 88(4); 505-514.[フェリング依頼臨床試験]
3)社内資料:国内多施設共同無作為化二重盲検プラセボ対照第Ⅲ相試験(262試験)[承認時評価資料]
4)Itoh H. et al.:J Obstet Gynaecol Res. 2021: 47(1); 216-225.[フェリング依頼臨床試験]
5)Edwards RK. et al.: J Perinatol. 2015: 35(12); 996-999.
6)Witter FR. et al.:J Matern Fetal Med.1996: 5(2); 64-69.
7)Lyrenäs S. et al.:BJOG. 2001: 108(2); 169-178.[フェリング依頼臨床試験]
8)Chen W. et al.: J Obstet Gynaecol. 2014: 34(3); 255-258.
9)日本産科婦人科学会, 日本産婦人科医会編:産婦人科診療ガイドライン 産科編 2020. 2020; 383-384.
10)日本産科婦人科学会, 日本産婦人科医会編:産婦人科診療ガイドライン 産科編 2020. 2020; 235-237.
11)Hiersch L. et al.:Arch Gynecol Obstet. 2017: 295(2); 343-349.
12)Pevzner L. et al.:Obstet Gynecol. 2009: 114(2 Pt 1); 261-267.
13)Dagdeviren E. et al.: Eur J Obstet Gynecol Reprod Biol. 2018: 228; 87-91.
14)社内資料:国内第Ⅲ相試験の併合解析(261試験及び262試験)[承認時評価資料]



